Жёлчнокаменная болезнь (ЖКБ) (холелитиаз — образовано из греч. chole — жёлчь и lithos — камень). Это образование камней (конкрементов) в жёлчном пузыре, жёлчных протоках. Камни в жёлчном пузыре приводят к разным формам холецистита ( воспаления желчного пузыря).В таких случаях больным показано оперативное лечение, но можно вести и консервативно( без операции). Но, к сожалению, консервативная терапия не приводит к выздоровлению (избавлению от конкрементов), и течение болезни, как правило, завершается оперативным лечением ( операцией).
Статистически частота обнаружения камней при хроническом холецистите составляет 99%, но
только 15% таких больных попадают на операционный стол, остальные 85% лечат терапевты. Частота обнаружения камней при вскрытии 2О-25%. Каждый десятый мужчина и каждая четвертая женщина больны хроническим холециститом (желчно-каменной болезнью). Чаще болеют женщины до 4О лет, много рожавшие, страдающие полнотой и метеоризмом. После 5О лет частота заболеваемости мужчин и женщин становится практически одинаковой. Чаще болеют люди, работа которых связана с психоэмоциональными нагрузками и малоподвижным образом жизни.
Почему же образуются желчные камни?
Желчь сама по себе является сложным коллоидным раствором и состоит из билирубина, холестерина (нерастворим в воде, поэтому, чтобы удержать его в растворенном состоянии в виде коллоида, необходимо присутствие холатов), фосфолипидов, желчных кислот, пигментов и т.д.. Определенные объемы составляющих веществ обеспечивают стабильность коллоида. При изменении состава желчи , особенно при ее застое и включении в процесс инфекционного фактора (бактерии могут подниматься через желчный проток в желчный пузырь) начинается процесс камнеобразования.
Концентрация желчи в пузыре в 1О раз больше, чем в печени. В норме желчные кислоты и их соли (холаты) относятся к холестерину как 7:1, если количество холестерина увеличивается, например до 1О:1. то он выпадает в осадок, тем самым способствуя образованию камней.
Дисхолии способствует высокое содержание холестерина (при сахарном диабете, ожирении, семейной гиперхолестеринемии), билирубина (при гимолитических анемиях т.д.), жирных, желчных кислот. Вместе с тем большое значение имеет инфицирование желчи. На практике чаще всего комбинируются вышеуказанные факторы. Повреждающее действие литохолевой кислоты, когда она образуется в желчном пузыре вместо двенадцатиперстной кишки под влиянием инфекции, связано с изменением рН, выпадение солей кальция и др.
Клинически желчнокаменная болезнь проявляется следующими синдромами и симптомами:
1. Болевой синдром. Характерна строгая локализация болей - в точке желчного пузыря и в правом подреберье, чаще после приема жирной, жареной, острой пищи, холодной газированной воды, пива. Характер болей может быть различным:
- при некалькулезном холецистите боли тупые, терпимые.
- при калькулезном - резкие, нестерпимые боли, могут быть спровоцированы тряской, ездой, ношением тяжести, иногда связаны с психоэмоциональным напряжением. Типична иррадиация в лопатку, правое плечо, область шеи справа. Иногда боли появляются только в местах типичной иррадиации. Боли проходят от местного применения тепла, спазмолитиков, могут быть боли в области спины. Если боли длятся более 4-х часов - значит процесс распространился за пределы желчного пузыря.
2. Синдром диспепсии. Возникает в результате забрасывания желчи в желудок. Появляется ощущение горечи во рту, иногда тяжесть в эпигастрии. Редко присоединяется тошнота, рвота.
3. Кишечная диспепсия: склонность к метеоризму, иногда непереносимость молочной диеты, частые поносы, реже запоры. При холицистопанкреатите жидкий зловонный стул. Часто бывает рефлюкс из двенадцатиперстной кишки в желудок, что субъективно сопровождается ощущением горечи во рту. Вследствие рефлюкса желчи происходит постепенная атрофия слизистой желудка.
Клиническое течение холецистита достаточно вариабельно. Нередко он скрывается под различными масками другой патологии:
1) Длительная субфебрильная температура, иногда длящаяся месяцами. При этом часто думают о различных очагах хронической инфекции (хронический тонзиллит, ревматизм, туберкулез), забывая о холецистите.
2) Холецистокардиальный синдром. Проявляется болями в области сердца, Появление которых связано с висцеро-висцеральным рефлексом по вагусу. Боль локализуется в области верхушки сердца, больной показывает их локализацию одним пальцем. Боли длительные, ноющие могут носить приступообразный характер (на ЭКГ могут быть отрицательные волны Р в правых грудных и в III стандартном отведении. Иногда могут быть нарушения ритма по типу бигемении, тригемении). Для распознавания важно учитывать связь с едой: сначала боли могут появиться в правом подреберьи, а лишь затем в области сердца.
3) По типу атралгии: в этом случае больные часто лечатся от ревматизма, но при обстоятельном обследовании признаков воспаления не находят. При лечении холецистита боли исчезают.
4) Аллергический синдром. Отмечается непереносимость некоторых пищевых продуктов, особенно молока, некоторых лекарств.
5) Изменения со стороны крови - склонность к нейтропении до 3ООО и ниже. При этом нет ни анемии, ни тромбоцитопении. Причина до конца не ясна, очевидно нейтропения имеет не костно-мозговое происхождение, а внутрисосудистое перераспределение лейкоцитов - переход из циркулярного пула в маргинальный. Это связано с повышением тонуса парасимпатической нервной системы.
В случае неосложненного холецистита общее состояние страдает мало. При холестазе возможна желтушность. Язык обложен белым или коричневым налетом. Болезненность при пальпации пузырных точек, но часто отсутствует при ожирении и высоком стоянии диафрагмы. Увеличение желчного пузыря в целом встречается редко, но бывает при наличии вентильного камня, при водянке пузыря. Чаще желчный пузырь сморщен, уменьшен в объеме, спаян с соседними органами, при этом могут возникать “пери”-процессы: вовлечение брюшины, печени и т.д.
Диагноз острого холецистита, и подозрение на это заболевание должны рассматриваться как показания к срочной госпитализации больных в хирургический стационар.
В стационаре лечение больных острым холециститом всегда начинается с консервативных мероприятий, которые (при наличии показаний к операции) рассматриваются как предоперационная подготовка.
Экстренные операции при остром холецистите производятся при осложнении заболевания местным или разлитым перитонитом. Они осуществляются в первые часы пребывания больных в стационаре на фоне проводимого консервативного лечения. При отсутствии перитонита срочные оперативные вмешательства проводятся в течение первых двух суток пребывания больных в стационаре.
Поздние (отсроченные) операции производятся в сроки, превышающие 48 ч пребывания больных в стационаре. Они выполняются больным, отказавшимся от оперативного лечения в первое время пребывания в стационаре.
Выполнение оперативных вмешательств в более поздние сроки нередко осуществляется сознательно. Так поступают и в случаях, когда при консервативном лечении острого калькулезного холецистита отмечается отчетливая тенденция к стиханию воспалительной реакции в желчном пузыре. В этих условиях операции производятся в плановом порядке через 2-3 нед после полного прекращения острых воспалительных изменений в зоне желчевыводящих путей.
Новой вехой в развитии хирургического лечения желчекаменной болезни (ЖКБ) стала разработка и внедрение в клиническую практику операции - лапароскопической холецистэктомии.
Выбор метода операции при остром холецистите в каждом случае решается индивидуально с учетом клиники и особенностей больного.
Эндоскопическая холецистектомия
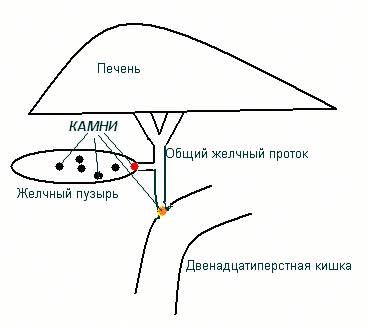
На рисунке схематично представлены: печень,
желчевыводящие протоки, желчный пузырь, двенадцатиперстная кишка. В норме,
желчь, которая постоянно вырабатывается в печени и нужна для переваривания
пищи, сначала поступает в желчный пузырь, который служит обычным накопителем.
Затем, при поступлении пищи в двенадцатиперстную кишку, желчный пузырь
сокращается, и желчь поступает через общий желчный проток в просвет кишечника.
В случае, если в желчном пузыре имеются камни (не имеет значения - большие или
маленькие, один или несколько) один из них может закупорить пузырный проток и
остановить отток желчи из пузыря (кружок красного цвета на схеме). Возникает
болевой приступ и если ситуация не разрешается, то в пузыре развивается
инфекция, возникает острый холецистит, который требует экстренной
госпитализации и при неэффективности консервативного лечения в течение 48 ч, срочной
операции.
Другой опасностью желчнокаменной болезни является миграция (или редко -
первичное образование) камней в желчных протоках. Такие конкременты могут прекратить
отток желчи в двенадцатиперстную кишку (кружок желтого цвета на схеме). В этом
случае развивается механическая желтуха, которая также требует экстренной
госпитализации и срочного лечения. затягивание времени лечения может привести к
печеночной недостаточности.
На сегодняшний день наши врачи-эндоскописты, в подавляющем большинстве случаев
могут извлечь камни из общего желчного протока без операции - при гастродуоденоскопии
(проводится, так называемая, "эндоскопическая ретроградная
холангиопанкреатография с папиллосфинктеротомией и литэкстракцией"). Затем
необходимо провести удаление желчного пузыря, т.е. лечение становиться
двухэтапным. В случае, если эндоскопическое удаление камней из протоков не
удается, это приходится делать во время операции по удалению желчного пузыря,
что безусловно, как и экстренность всех действий, увеличивает риск
вмешательства.
Таким образом, учитывая высокие
риски осложнений желчнокаменной болезни, а также более высокие риски
хирургических манипуляция на фоне осложнений, на сегодняшний день принято
проводить операции даже при абсолютно бессимптомном течении заболевания. Такие операции
наиболее безопасны.
Плановое оперативное вмешательство в межприступный период более чем в 99%
случаев выполняется лапароскопически. Суть операции заключается в удалении
желчного пузыря с камнями через 4 прокола брюшной стенки длиной от 5 до
Следует отметить, что при своевременно проведенном хирургическом лечении, до
возникновения патологии окружающих органов, в частности поджелудочной железы
(развитие одной из форм панкреатита является закономерностью течения желчнокаменной
болезни), пациенты не имеют ограничений в образе жизни, включая диету.
