И.А. Лурин1, В.Н. Герасименко3, А.Е. Парай3, К.В. Пендраковский2
Способ хирургического лечения глубокого пролежня – бурсита области седалищного бугра у пострадавших с сочетанной спинальной травмой 1Главный военно-медицинский клинический центр «ГВКГ» МО Украины, Киев
2Украинская военно – медицинская академия, Киев
3Сакское территориальное медицинское управление, АР Крым, Саки Цель работы - снижение частоты послеоперационных осложнений и рецидивов глубокого пролежня - бурсита области седалищного бугра путём использования нового способа хирургического лечения, а именно пластики раневого дефекта подкожножировым лоскутом.
Материалы и методы. Проанализирован опыт хирургического лечения пролежня – бурсита области седалищного бугра у 26 пострадавших с сочетанной спинальной травмой по разработанной нами методике, находившихся на лечении в хирургическом отделении Сакского территориального медицинского управления МЗ Украины, в период с января 2005 года по февраль 2007 года.
Пациентам выполнены радикальные операции по иссечению глубокого пролежня, бурсэктомия с пластикой раневого дефекта лоскутом из окружающей подкожножировой клетчатки, погружением его вглубь с фиксацией на нескольких уровнях. Всем больным проводили дренирование послеоперационной раны с проведением антибактериальной терапии.
Выводы. Использование в клинической практике предложенного способа хирургического лечения глубокого пролежня – бурсита области седалищного бугра дало возможность избежать рецидивов пролежня и существенно снизить процент послеоперационных осложнений с 9,8% до 3,8%.
Ключевые слова: спинальная травма, пролежни, хирургическое лечение
Пролежни(ПР) - одно из основных осложнений, возникающих у больных с травмами позвоночника, которые сопровождаются повреждениями спинного мозга (СМ). По различным данным, они встречаются у 40-90% пострадавших с травмами позвоночника и спинного мозга (СМ) [1,2,5]. Довольно часто течение глубоких и обширных ПР в некротически-воспалительной стадии сопровождается выраженной интоксикацией, септическим состоянием и в 20% случаев заканчивается смертельным исходом [5].
В литературе имеется значительное количество работ, в которых подробно освещены вопросы патогенеза ПР в различных областях, предложены классификации, методы профилактики и многочисленные методики консервативного и хирургического их лечения с различной локализацией [2, 3]. Однако вопросам их хирургического лечения уделено недостаточно внимания.
Пролежни – бурситы (ПБ) области седалищного бугра(СБ) по частоте занимают первое место среди больных с сочетанной спинальной травмой (ССТ)(до 80% случаев) [2,5]. и обычно появляются в позднем периоде травматической болезни спинного мозга, что препятствует проведению реабилитационных мероприятий и в ряде случаев не позволяет произвести реконструктивные вмешательства на позвоночнике и СМ [8].
Большой процент послеоперационных осложнений у данной категории больных связан с несколькими факторами: 1) плохой подготовленностью ПР к операции; 2) остеомиелитом подлежащей кости; 3) наличием высокопатогенной флоры, резистентной к большинству антибиотиков; 4) большим дефектом после иссечения ПБ и натяжением краев раны; 5) нарушением больными режима в послеоперационном периоде. Предложено много способов хирургического лечения глубокого ПБ области СБ. Существенным недостатком этих способов есть высокая частота рецидивов и послеоперационных осложнений[8,10,11].
Таким образом, вышеизложенное свидетельствует об актуальности проблемы хирургического лечения глубокого ПБ именно указанной локализации, что требует поиска новых способов его выполнения.
Материалы и методы. Исследованы результаты хирургического лечения 26 пострадавших з ПБ области СБ в хирургическом отделении Сакского территориального медицинского управления МЗ Украины за период с с января 2005 по февраль 2007 года. Из них 12 мужчин и 14 женщин. Средний возраст – 32 года. Всем больным выполнены радикальные операции.
Нами разработан способ хирургического лечения глубокого ПБ области СБ у пострадавших с ССТ и после его успешного использования в клинической практике подана заявка на изобретение.
После тщательной подготовки операционного поля, под спинномозговой анестезией в положении пациента на животе с поднятым тазом и слегка разведёнными бёдрами(рис. 1), производили иссечение патологических тканей
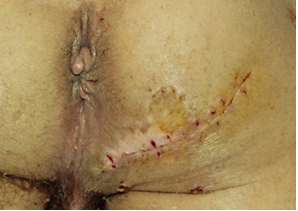
Рис.1. Положение больного на столе
единым блоком, после проведения прокрашивания свищевого хода метиленовым синим с 3 % раствором перекиси водорода. (рис. 2)
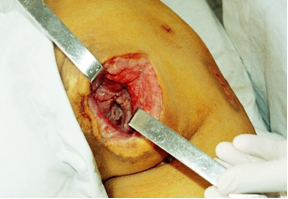
Рис.2. Иссечение пролежня
Особенностью этого иссечения есть то, что одновременно иссекается и бурса СБ. После этого из окружающей подкожножировой клетчатки при помощи електрокоагуляции формировали лоскут, который полностью без натяжения закрывал раневой дефект в виде «пломбы» (рис. 3).
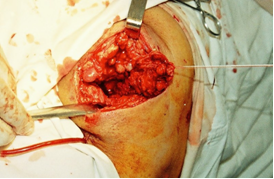
Рис.3. Формирование лоскута
Хорошо развитая сеть коллатералей подкожножировой клетчатки этой области позволяет формировать лоскут на сосудистой ножке с поворотом на 300 и погружением его вглубь дефекта с формированием мягкотканой «подушки» (рис. 4).
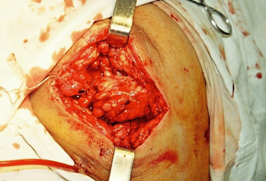
Рис.4. Перемещение лоскута и его фиксация
Дистальную треть лоскута фиксировали одиночными узловыми швами нитью «пролен» 2-0, 3-0 к надкостнице СБ. Лоскутом полностью послойно закрывали дефект области СБ. Донорскую область закрывали используя нить «пролен - 3», послойно с установкой активного дренажа (рис. 5).
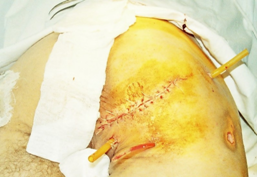
Рис.5. Закрытая рана со сквозным активным дренированием
За 30 мин до операции проводили антибиотикопрофилактику: цефтриаксон 1,0 внутривенно в комбинации с метронидазолом 100 млг, антибиотикотерапию продолжали на протяжении 5 дней инфузионно. Удаление дренажа проводили на 3-4-й день в зависимости от характера и количества раневого отделяемого.
Приводим пример. Пострадавший Ш., госпитализирован в хирургическое отделение Сакского ТМУ МЗ Украины 29.04.2005 с диагнозом: Глубокий ПБ, свищевая форма области правого СБ. После предоперационной подготовки 04.05.05 под спинномозговой анестезией выполнена операция по предложенной нами методике. После операции больному назначен строгий постельный режим в положении на животе в течении 5 дней. Дренаж промывали 0,05% раствором хлоргексидина биглюконата дважды на день, удалён на 5 сутки. Течение послеоперационного периода без осложнений. Швы сняты на 14 сутки (рис. 6).
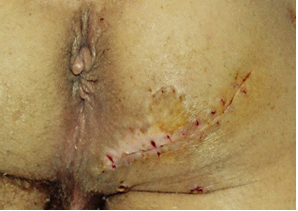
Рис.6. Снятие швов – 14 сутки.
Находится под динамическим наблюдением – рецидива пролежня нет. У одного больного в раннем послеоперационном периоде наблюдалось нагноение раны с частичным расхождением её краёв с последующим её открытым ведением и заживлением вторичным натяжением. Отторжение лоскута не отмечалось.
Результаты и обсуждение. По данным А.К. Оганесян (1999), который в лечении ПБ области СБ использовал методики кожно – мышечной и кожно – фасциальной пластики в 9,8 % случаев наблюдалось нагноение послеоперационной раны, образование подлоскутной серомы у 5,8% и рецидивы пролежня отмечены в 1,97 % случаев.
Использование предложенного нами метода у 26 пострадавших позволило уменьшить количество послеоперационных осложнений, в нашем случае у одного больного (3,8%) и избежать рецидивов ПБ области СБ. Выводы. Использование в клинической практике предложенного способа хирургического лечения глубокого пролежня – бурсита области седалищного бугра дало возможность избежать рецидивов пролежня и существенно снизить процент послеоперационных осложнений с 9,8% до 3,8%. Литература
1. Акшулаков С. К., Керимбаев Т. Т. Эпидемиология травм позвоночника и спинного мозга // III съезд нейрохирургов России. С.-Петербург. 4-8 июня 2002 // Материалы съезда.- Санкт-Петербург, 2002. - С. 635-636.
2. Басков А.В. Хирургия пролежней.- М.: Гэотар-мед, 2001. - 205 с.
3. Дресвянников С.А. // III съезд нейрохирургов России. С.-Петербург. 4-8 июня 2002// Материалы съезда. - Санкт-Петербург, 2002. - С.635-636.
4. Качесов В.А. Основы интенсивной реабилитации. Травма позвоночника и спинного мозга/ В.А. Качесов. - СПб.: Элби-СПб, 2005. - 126 с.
5. Климиашвили А.Д. Диагностика, лечение и профилактика пролежней //Стационарозамещающие технологии. Амбулаторная хирургия. - 2005. - N3. - С. 64-68.
6. Лечение ран неожоговой этиологии в клинике термических поражений и пластической хирургии/ Э.Я. Фисталь, Ю.Н. Лаврухин, В.В. Арефьев и др. // Клін. хирургія.- 2003.- №11.- С.61-62.
7. Методичні аспекти аутодермопластики дефектів м'яких тканин, ускладнених рановою інфекцією/ Я.Й. Крижановський , В.С. Кульбака, В.Р. Антонів та ін. //Клінічна хірургія. - 2004. - N11/12. - C. 52-53
8. Оганесян А.К. Хирургическое лечение обширных и глубоких пролежнем у больных с поражением спинного мозга: Автореферат дисс. докт. мед. наук.- Ереван, 1999.- 33с.
9. Пролежні // Медицина світу.- 2004. - Том17, N5. - С. 334-340..
10. Warbanow К., Krause-Bergmann A., Brenner P., Reichert В., Berger A. Myocutaneous flap as reliable defect coverage in high grade pelvic decubitus ulcers. Classification, therapeutic concept and presentation of personal patient sample of 16 years. // Langenbecks-Arch-Chir. 1997 382 (6), 359-366.
11. Yarcony G.M. // Arch. Phys. Med. Rehabil. – 1994. – Vol. 75. – P. 908 – 917. І.А. Лурін, В.М. Герасименко, А.Е. Парай, К.В. Пендраковський
Спосіб хірургічного лікування глибокого пролежня - бурситу ділянки сідничного горба у постраждалих з поєднаною спінальною травмою Мета роботи - зниження частоти післяопераційних ускладнень і рецидивів глибокого пролежня - бурситу ділянки сідничного горба шляхом використання нового способу хірургічного лікування, а саме пластики раневого дефекту підшкірножировим клаптем.
Матеріали і методи. Проаналізований досвід хірургічного лікування пролежня - бурситу ділянки сідничного горба у 26 постраждалих з поєднаною спинальною травмою по розробленій нами методиці, що знаходилися на лікуванні в хірургічному відділенні Сакського територіального медичного управління МЗ України, в період з січня 2005 року по лютий 2007 року.
Пацієнтам виконані радикальні операції: висічення глибокого пролежня, бурсектомія з пластикою раневого дефекту клаптем з навколишньої підшкірножирової клітковини, занурення його углиб з фіксацією на декількох рівнях. Всім хворим проводили дренування післяопераційної рани з проведенням антибактеріальної терапії.
Висновки. Використання в клінічній практиці запропонованого способу хірургічного лікування глибокого пролежня - бурситу ділянки сідничного горба дало можливість уникнути рецидивів пролежня і істотно знизити відсоток післяопераційних ускладнень з 9,8% до 3,8%.
Ключові слова: спінальна травма, пролежні, хірургічне лікування I.A. Lurin, V.N. Gerasymenko, A.E. Paray & K.V. Pendrakovsky A Method for Surgical Treatment of Deep Decubital Bursitis in Area of Ischial Tuberosity in Patents with Concomitant Spinal Injury Purpose of the study: To lower the rate of postoperative complications and relapses of deep decubital bursitis in the ischial tuberosity area by means of a novel method of surgical treatment with the wound defect plasty using a subcutaneous flap.
Materials and methods. Analyzed was own experience in the surgical treatment for decubital bursitis in the ischial tuberosity area in 26 patients with concomitant spinal trauma, who were admitted at Surgery Division, Saky Territorial Medical Administration in the period January 2005 to February 2007.
The patients underwent radical operations with deep decubitus excision and bursectomy followed the wound defect plasty with a flap taken from adjacent subcutaneous fat. Then, the flap was immerged in depth and fixed at several levels. Drainage of the postoperative wound and antibacterial therapy were performed in every of the cases.
Conclusions. The proposed method for surgical treatment of deep decubital bursitis in ischial tuberosity area in patents with concomitant spinal injury allowed relapses of decubitus to be avoided and to lower significantly the rate of postoperative complications from 9.8% to 3.8%.
Key Words: concomitant spinal injury, decubitus, surgical treatment.
|






